Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 51 nº 2 - Mar. / Abr. of 2018
Vol. 51 nº 2 - Mar. / Abr. of 2018
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Paulo Gustavo Maciel Lopes1; Carlos Alberto Matsumoto2; Edson José Lobo3; Giuseppe D''Ippolito4 |
|
|
Descritores: Neoplasias pancreáticas/diagnóstico por imagem; Tomografia computadorizada por raios X; Estadiamento de neoplasias; Consenso. |
|
|
Resumo: INTRODUÇÃO
O adenocarcinoma ductal pancreático (ADP) é a quarta causa de mortes por câncer nos Estados Unidos(1). No Brasil, é responsável por cerca de 2% de todos os tipos de neoplasias malignas diagnosticadas e por 4% das mortes por câncer(2). A possibilidade de cura do ADP é oferecida pelo tratamento cirúrgico(3). No entanto, a cirurgia curativa ou radical só é possível em uma pequena fração dos portadores dessa doença. A ressecabilidade do ADP localizado na cabeça do órgão gira em torno de 15% a 20% e a do corpo e cauda em 10% dos casos(4). Portanto, no momento do diagnóstico, 80% a 85% desses pacientes podem se beneficiar apenas do tratamento paliativo. Embora para muitos o ADP seja considerado incurável, a cirurgia radical oferece uma sobrevida em cinco anos de cerca de 20%, enquanto a sobrevida global da doença em cinco anos é menor que 5%(5). Além disso, também há um maior tempo de sobrevida e melhor qualidade de vida nos pacientes que se submetem à ressecção quando comparada a outras formas de tratamento não radicais(5). A indicação do tratamento cirúrgico com o propósito de ressecção do tumor depende de critérios baseados nas condições clínicas do paciente e no estadiamento da doença(6). Entre as opções cirúrgicas, a mais frequentemente realizada em pacientes com ADP na região cefálica é a duodenopancreatectomia, que apresenta morbidade e mortalidade de até 20% e 2%, respectivamente, mesmo em serviços com grande volume cirúrgico(6). Uma precisa avaliação pré-operatória e estadiamento locorregional, por meio de métodos de imagem, permite evitar cirurgias curativas desnecessárias e auxilia no planejamento cirúrgico, reduzindo complicações inerentes ao procedimento(7,8). Na ausência de metástases a distância (fígado, pulmões, peritônio, etc.), a atenção recai principalmente sobre o comprometimento dos vasos sanguíneos localizados ao redor do pâncreas, sendo os principais: a veia mesentérica superior, a artéria mesentérica superior, a veia porta, a artéria hepática comum e o tronco celíaco. Com base nessa análise, os pacientes são então classificados como ressecáveis, irressecáveis, ou pertencentes a um grupo não bem definido, chamado de limítrofe ou borderline(9). A ressonância magnética e principalmente a tomografia computadorizada (TC) têm sido consideradas as ferramentas de diagnóstico por imagem rotineiramente utilizadas no estadiamento e planejamento terapêutico dos pacientes com doença pancreática(7,8,10,11). A avaliação multidisciplinar, envolvendo cirurgiões, oncologistas e radiologistas, dos pacientes com ADP é hoje uma rotina, sem a qual muitas condutas inadequadas seriam tomadas. Estas análises conjuntas permitem uma avaliação pré-operatória e pós-operatória e da resposta ao tratamento oncológico indispensável para o atendimento adequado do paciente e estimulam o aperfeiçoamento dos diversos grupos de profissionais, que, assim, podem oferecer aos pacientes uma abordagem terapêutica compatível com o grau de comprometimento e extensão da doença(12). Neste sentido, os melhores resultados são obtidos quando o laudo radiológico contém de maneira clara, pormenorizada e estruturada todas as informações necessárias à adoção do tratamento mais indicado para cada paciente(13). Recentemente, grupos de especialistas têm sugerido adotar laudos estruturados de exames de imagens para diversas situações clínicas, por exemplo, em pacientes com aneurisma de aorta(14), portadores de carcinoma de reto(15), de próstata(16), de cabeça e pescoço(17), de adenocarcinoma do pâncreas(18,19), entre outros. Apesar de este modelo de laudo ser desejado por muitos especialistas e permitir contribuir para um melhor atendimento ao paciente oncológico, ainda é pouco utilizado no meio radiológico(20). O objetivo do presente estudo foi construir, a partir da opinião de especialistas, um modelo de laudo estruturado que atenda as necessidades inerentes ao planejamento terapêutico de pacientes portadores de ADP. MATERIAIS E MÉTODOS Este estudo é uma pesquisa prospectiva, transversal e descritiva, aprovado pelo Comitê de Ética em Pesquisa da Escola Paulista de Medicina da Universidade Federal de São Paulo. Inicialmente, foi realizado um encontro com cirurgiões e gastrenterologistas especialistas em doenças pancreáticas e membros do Grupo de Estudos das Doenças Pancreáticas, o qual é uma comunidade médica multidisciplinar que reúne mensalmente profissionais de diversas entidades de ensino e tem como objetivo a educação continuada e a troca de conhecimento e experiência nas doenças do pâncreas. Nesse encontro foi apresentado o projeto que visava a estabelecer um modelo de laudo de TC para pacientes com suspeita de serem portadores de ADP e baseado em referências da literatura(17). Com este objetivo, foi aplicado um questionário aos membros do grupo, que abrangia 21 aspectos do comportamento da lesão tumoral, procurando estabelecer quais informações deveriam estar contidas em um laudo de TC do paciente portador de neoplasia de pâncreas (Tabela 1).  Os membros do grupo pontuaram, de acordo com a escala de Likert(21), se os diversos dados deveriam ou não constar no laudo, respondendo a cada afirmação, como segue: 1 = não concordo totalmente; 2 = não concordo parcialmente; 3 = indiferente; 4 = concordo parcialmente; 5 = concordo totalmente. Para se realizar a análise estatística, as respostas 1 e 2 foram agrupadas indicando não concordância com a necessidade de se manter determinado item no laudo estruturado. Em contrapartida, as respostas 4 e 5 foram agrupadas indicando concordância com a necessidade de se manter determinado item no laudo estruturado. Quando a resposta foi indiferente, o dado foi tratado de forma independente. Além disso, para cada item analisado foi calculada uma média correspondendo às respostas dos participantes do estudo, variando entre 1 e 5, em que, quanto mais próxima de 5, maior a concordância com a inclusão de um determinado dado no laudo estruturado e vice- versa. A análise estatística das informações coletadas foi feita de forma descritiva, mediante cálculo de médias e de frequências (porcentagem). RESULTADOS O questionário foi respondido por 18 especialistas de 9 instituições de ensino da cidade de São Paulo, SP. Desses especialistas, 66,7% (12/18) tinham mais de cinco anos de experiência na sua atividade profissional. Entre os especialistas que responderam o questionário, 66,7% (12/18) eram cirurgiões e 33,3% (6/18) eram clínicos. Para todos os aspectos analisados houve concordância superior a 83% para a sua inserção no laudo, com média de concordância variando entre 4,44 e 5 (numa escala entre 1 e 5, em que 1 significa não concordo totalmente e 5 significa concordo totalmente) (Tabela 2). As Figuras 1 a 4 mostram exemplos de casos de ADP e seus efeitos sobre estruturas adjacentes apresentados para o grupo de especialistas. 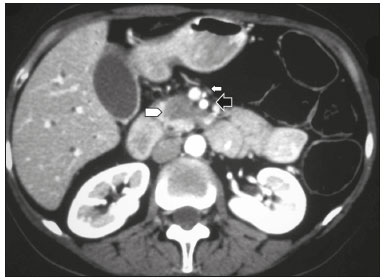 Figura 1. Neoplasia na cabeça do pâncreas sem sinais de invasão vascular. Massa hipovascular na cabeça do pâncreas (cabeça de seta). Artéria mesentérica superior (seta preta) e veia mesentérica superior (seta branca pequena). Nota-se um contato inferior a 180º entre o tumor e estes vasos, sem trombo ou distorção parietal, indicando que não há sinais de invasão vascular. 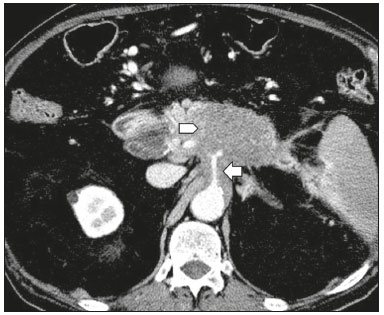 Figura 2. Neoplasia no corpo e cauda do pâncreas (cabeça de seta) com envolvimento do tronco celíaco (seta). A massa envolve completamente o vaso até a sua origem na aorta. 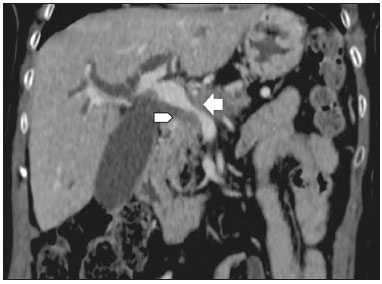 Figura 3. Neoplasia na cabeça e colo do pâncreas com envolvimento da veia porta e promovendo dilatação do ducto colédoco e das vias biliares intra-hepáticas. O tumor pancreático (cabeça de seta) envolve, estreita e deforma a veia porta (seta). 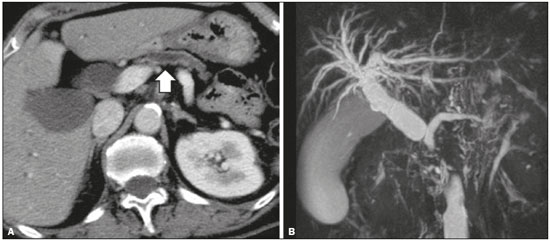 Figura 4. TC com contraste (A) e colangiorressonância (B). Neoplasia de cabeça de pâncreas causando dilatação do ducto pancreático principal (seta em A), com atrofia do corpo e cauda do pâncreas e dilatação das vias biliares. Avaliação morfológica da lesão pancreática Todos os participantes concordaram que deveriam ser descritos o grau de realce da lesão (hipo, iso ou hipervascular), o maior diâmetro da lesão quando mensurável, a localização da lesão, estreitamento ou obstrução do ducto pancreático principal, com ou sem dilatação a montante, com ou sem atrofia do parênquima e obstrução do ducto hepatocolédoco, com ou sem dilatação a montante. Avaliação arterial Em relação à descrição no laudo, se estariam livres ou comprometidos a artéria mesentérica superior, o tronco celíaco e a artéria hepática comum, 17 dos 18 especialistas responderam essa questão e a grande maioria (16/17; 94%) concordou que o envolvimento arterial deve ser descrito e 1/17 (6%) ficou indiferente. Quanto ao grau de contato do tumor (≤ 180º ou > 180º) com essas artérias, 15/18 (83%) especialistas concordaram que deveria ser descrito no laudo, 2/18 (11%) foram indiferentes e 1/18 (6%) discordou totalmente. Quanto à existência ou não de estenose focal ou contorno irregular do vaso, 16/18 (89%) concordaram que deveria ser descrito no laudo e 2/18 (11%) foram indiferentes. Em relação ao grau de extensão do comprometimento da artéria hepática comum, para bifurcação ou ramos principais, 17/18 (94%) concordaram com a sua inclusão e 1/18 (6%) ficou indiferente. Todos os participantes concordaram que devem ser descritos a existência ou não de variantes anatômicas arteriais e se essas variantes estariam livres ou comprometidas, o grau de contato do tumor com essas variantes e a presença de estenose focal ou contorno irregular do vaso. Avaliação venosa Todos os participantes concordaram que deveriam ser descritos se os troncos da veia porta e veia mesentérica superior estão livres, comprometidos ou completamente ocluídos e se há ou não trombose venosa e circulação colateral. Quanto ao grau de contato do tumor com as veias (≤ 180º ou > 180º), 17/18 (94%) concordaram que deveria ser descrito e 1/18 (6%) ficou indiferente quanto à menção deste aspecto no laudo tomográfico. Em relação à extensão para o primeiro ramo venoso da veia mesentérica superior, 16/18 (89%) concordaram que deveria ser descrito e 2/18 (11%) foram neutros. Avaliação extrapancreática Todos os 18 participantes concordaram que deveria ser descrita a presença ou ausência de: lesões hepáticas (suspeitas, indeterminadas ou benignas), nódulos peritoniais, ascite, linfonodomegalias (no hilo hepático, tronco celíaco, hilo esplênico, periaórtico e interaortocaval) e a invasão de estruturas adjacentes. DISCUSSÃO Mediante aplicação de um questionário para especialistas em doenças pancreáticas, abrangendo diversos aspectos do exame de TC para a avaliação de pacientes portadores de ADP, foi possível elaborar uma proposta de laudo tomográfico estruturado que atenda não somente as expectativas destes profissionais, mas também melhore a comunicação entre os diversos especialistas envolvidos no atendimento deste grupo de pacientes. Pelo que sabemos, trata-se da primeira iniciativa no meio radiológico de língua portuguesa neste sentido. O ADP, ainda hoje, é um desafio terapêutico para centros de tratamento de câncer no mundo(5,22). A ressecção cirúrgica completa é a principal oportunidade de cura desses pacientes(18) e a margem cirúrgica livre de doença está diretamente relacionada com o tempo de sobrevida dos pacientes(2224). Além disso, a ampliação desnecessária da margem de segurança durante a cirurgia não apresenta impacto significativo na sobrevida desses pacientes, mas pode aumentar a morbidade do procedimento(22,23). Dessa forma, o estadiamento realizado por métodos de imagem, entre eles a TC, tem papel fundamental na estratificação desses pacientes e na escolha da terapêutica apropriada(13), e uma clara e completa comunicação dessas informações para o médico assistente é crucial para garantir os melhores resultados terapêuticos em benefício do paciente(19). No entanto, há muitas limitações nos atuais laudos dos exames de imagem desses pacientes, como variabilidade nos termos utilizados para definir a extensão da doença e descrições incompletas, o que pode alterar o prognóstico e o planejamento terapêutico do paciente(18). Também existem discrepâncias entre os principais termos usados pelos radiologistas e suas interpretações pelos médicos assistentes(25). Muitas iniciativas têm sido tomadas para melhorar a qualidade do laudo radiológico(26,27), e nesse contexto surgiram propostas de modelos de laudos estruturados em diversas condições clínicas, notadamente as promovidas pelo Colégio Americano de Radiologia(26). No entanto, esse modelo ainda sofre alguma resistência entre os radiologistas, principalmente em decorrência de dificuldades inerentes à implementação de laudos estruturados, que demandam maior tempo e energia despendida(20). Alguns estudos têm comparado as vantagens e desvantagens do laudo estruturado em relação ao laudo com texto livre(19,28,29), sem necessariamente demonstrar benefício para elevar a acurácia(28) ou a clareza do laudo(29). No entanto, quando se analisou especificamente o impacto em pacientes portadores de neoplasia de pâncreas, o laudo estruturado apresentou benefícios no planejamento terapêutico, em decorrência da garantia de inclusão de aspectos cruciais no relatório e maior detalhamento e clareza nas informações transmitidas(19). No nosso trabalho, os principais aspectos propostos por outros grupos de estudo em doenças pancreáticas para constar de um laudo tomográfico na avaliação do carcinoma de pâncreas(18) foram considerados fundamentais pelo time de especialistas reunidos. Dessa forma, foi possível elaborar uma proposta de modelo de laudo estruturado para o ADP validado por profissionais do nosso meio e adaptado à nossa realidade (Tabela 3). Desenhos esquemáticos detalhados ilustrando os critérios de invasão vascular tumoral estão disponíveis na literatura e com livre acesso(18). Nosso estudo apresentou algumas limitações. Participaram apenas 18 especialistas opinando sobre o laudo e nossa amostra poderia ter sido maior. Destaque-se que o consenso americano(18) foi baseado na opinião de apenas 15 especialistas e que existem limitações em reunir um número maior de especialistas em neoplasia de pâncreas, por se tratar de uma doença menos prevalente que outras do sistema digestivo. Nossa amostra foi formada majoritariamente por cirurgiões (66,7%), mas como o principal tratamento dos pacientes com ADP é a ressecção cirúrgica, o alvo principal dos laudos radiológicos é composto por esta categoria de profissionais. Os especialistas consultados neste estudo tiveram a sua formação em São Paulo e exercem a sua atividade primordialmente nesta cidade, o que não reflete necessariamente o panorama ou a opinião do resto do país. No entanto, esses profissionais pertencem a instituições que são importantes centros de pesquisa e formação médica, refletindo, em parte, a opinião e a conduta adotada em muitos outros centros de referência. Concluindo, apesar de o laudo estruturado ainda ser pouco utilizado pelos radiologistas, na avaliação do paciente portador de ADP pode trazer importantes benefícios no tratamento e acompanhamento da doença, sendo bem aceito pelos profissionais envolvidos no atendimento destes pacientes, principalmente pela facilidade de extração de informações imprescindíveis para a conduta. Neste sentido, um modelo de laudo estruturado baseado na opinião de especialistas brasileiros está sendo proposto neste artigo. Sua adoção deverá garantir, em última análise, a transmissão de importantes informações em benefício dos pacientes, evitando cirurgias desnecessárias e permitindo identificar aqueles que poderão efetivamente ser favorecidos por um tratamento considerado curativo. REFERÊNCIAS 1. Siegel RL, Miller KD, Jemal A. Cancer statistics, 2015. CA Cancer J Clin. 2015;65:529. 2. Zeni LB, Russi RF, Fialho AF, et al. Morbidity and mortality of pancreatic tumors undergoing surgical treatment. Arq Bras Cir Dig. 2014;27:2759. 3. Alamo JM, Marín LM, Suarez G, et al. Improving outcomes in pancreatic cancer: key points in perioperative management. World J Gastroenterol. 2014;20:1423745. 4. Anderson B, Karmali S. Laparoscopic resection of pancreatic adenocarcinoma: dream or reality? World J Gastroenterol. 2014;20:1425562. 5. Sener SF, Fremgen A, Menck HR, et al. Pancreatic cancer: a report of treatment and survival trends for 100,313 patients diagnosed from 1985-1995, using the National Cancer Database. J Am Coll Surg. 1999;189:17. 6. Garcea G, Dennison AR, Pattenden CJ, et al. Survival following curative resection for pancreatic ductal adenocarcinoma. A systematic review of the literature. JOP. 2008;9:99132. 7. Lee ES, Lee JM. Imaging diagnosis of pancreatic cancer: a state-of-the-art review. World J Gastroenterol. 2014;20:786477. 8. Al-Hawary MM, Francis IR. Pancreatic ductal adenocarcinoma staging. Cancer Imaging. 2013;13:3604. 9. Varadhachary GR, Tamm EP, Abbruzzese JL, et al. Borderline resectable pancreatic cancer: definitions, management, and role of preoperative therapy. Ann Surg Oncol. 2006;13:103546. 10. Sousa CSM, Miranda CLVM, Avelino MC, et al. Diffuse plasmacytoma of the pancreas: a rare entity. Radiol Bras. 2017;50:3445. 11. Fernandes DA, Kido RYZ, Barros RHO, et al. Immunoglobulin G4-related disease: autoimmune pancreatitis and extrapancreatic manifestations. Radiol Bras. 2016;49:1225. 12. Trede M, Carter DC. The surgical options for pancreatic cancer. In: Trede M, Carter DC, editors. Surgery of the pancreas. 2nd ed. New York: Churchill Livingstone; 1997. p. 47181. 13. Tamm EP, Balachandran A, Bhosale PR, et al. Imaging of pancreatic adenocarcinoma: update on staging/resectability. Radiol Clin North Am. 2012;50:40728. 14. Torlai FG, Meirelles GSP, Miranda Jr F, et al. Proposta para padronização do relatório de tomografia computadorizada nos aneurismas da aorta abdominal. Radiol Bras. 2006;39:25962. 15. Sahni VA, Silveira PC, Sainani NI, et al. Impact of a structured report template on the quality of MRI reports for rectal cancer staging. AJR Am J Roentgenol. 2015;205:5848. 16. Weinreb JC, Barentsz JO, Choyke PL, et al. PI-RADS Prostate Imaging - Reporting and Data System: 2015, Version 2. Eur Urol. 2016;69:1640. 17. Aiken AH, Farley A, Baugnon KL, et al. Implementation of a novel surveillance template for head and neck cancer: Neck Imaging Reporting and Data System (NI-RADS). J Am Coll Radiol. 2016;13:7436. 18. Al-Hawary MM, Francis IR, Chari ST, et al. Pancreatic ductal adenocarcinoma radiology reporting template: consensus statement of the Society of Abdominal Radiology and the American Pancreatic Association. Radiology. 2014;270:24860. 19. Brook OR, Brook A, Vollmer CM, et al. Structured reporting of multiphasic CT for pancreatic cancer: potential effect on staging and surgical planning. Radiology. 2015;274:46472. 20. Bosmans JM, Peremans L, Menni M, et al. Structured reporting: if, why, when, how-and at what expense? Results of a focus group meeting of radiology professionals from eight countries. Insights Imaging. 2012;3:295302. 21. Bosmans JM, Weyler JJ, De Schepper AM, et al. The radiology report as seen by radiologists and referring clinicians: results of the COVER and ROVER surveys. Radiology. 2011;259:18495. 22. Bilimoria KY, Talamonti MS, Sener SF, et al. Effect of hospital volume on margin status after pancreaticoduodenectomy for cancer. J Am Coll Surg. 2008;207:5109. 23. Mathur A, Ross SB, Luberice K, et al. Margin status impacts survival after pancreaticoduodenectomy but negative margins should not be pursued. Am Surg. 2014;80:35360. 24. Schnelldorfer T, Ware AL, Sarr MG, et al. Long-term survival after pancreatoduodenectomy for pancreatic adenocarcinoma: is cure possible? Ann Surg. 2008;247:45662. 25. Rosenkrantz AB, Kiritsy M, Kim S. How "consistent" is "consistent"? A clinician-based assessment of the reliability of expressions used by radiologists to communicate diagnostic confidence. Clin Radiol. 2014;69:7459. 26. Kahn CE Jr., Langlotz CP, Burnside ES, et al. Toward best practices in radiology reporting. Radiology. 2009;252:8526. 27. Bossuyt PM, Reitsma JB, Bruns DE, et al. STARD 2015: an updated list of essential items for reporting diagnostic accuracy studies. Radiology. 2015;277:82632. 28. Johnson AJ, Chen MY, Swan JS, et al. Cohort study of structured reporting compared with conventional dictation. Radiology. 2009;253:7480. 29. Johnson AJ, Chen MY, Zapadka ME, et al. Radiology report clarity: a cohort study of structured reporting compared with conventional dictation. J Am Coll Radiol. 2010;7:5016. 1. Médico Radiologista do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp) e dos Laboratórios DASA e CDB, São Paulo, SP, Brasil 2. Médico Radiologista do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp) e do Fleury Medicina Diagnóstica, São Paulo, SP, Brasil 3. Professor Associado do Departamento de Cirurgia da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil 4. Livre-docente, Professor Adjunto do Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM- Unifesp), São Paulo, SP, Brasil Trabalho realizado no Departamento de Diagnóstico por Imagem da Escola Paulista de Medicina da Universidade Federal de São Paulo (EPM-Unifesp), São Paulo, SP, Brasil. Endereço para correspondência: Dr. Paulo Gustavo Maciel Lopes Departamento de Diagnóstico por Imagem EPM-Unifesp Rua Napoleão de Barros, 800, Vila Clementino São Paulo, SP, Brasil, 04024-002 E-mail: pgmlopes87@gmail.com Recebido para publicação em 24/11/2016. Aceito, após revisão, em 10/4/2017. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554
