Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 42 nº 5 - Set. / Out. of 2009
Vol. 42 nº 5 - Set. / Out. of 2009
|
ARTIGO ORIGINAL
|
|
|
|
|
Autho(rs): Heloisa de Andrade Carvalho, Camila Pessoa de Sales, Silvia Radwanski Stuart, Erlon Gil, André Costa Navega Nunes, Debora Cartelle Ferauche |
|
|
Descritores: Câncer de pulmão, Radioterapia, Radioterapia conformada, Órgãos em risco, Volumes pulmonares |
|
|
Resumo: VMestre, Física do Serviço de Radioterapia do Hospital da Real e Benemérita Sociedade Portuguesa de Beneficência, São Paulo, SP, Brasil
INTRODUÇÃO O câncer de pulmão, além de ser o primeiro em incidência, é também responsável pela maioria dos óbitos por câncer no mundo(1,2). No Brasil, estimativas para o ano de 2008 apontam o câncer de pulmão como o segundo em incidência entre os homens e o quarto entre as mulheres, sendo esperados 17.810 casos novos no sexo masculino (incidência de 19 casos/100.000 homens) e 9.460 no sexo feminino (10 casos/100.000 mulheres)(3). O câncer de pulmão está principalmente relacionado ao tabagismo, que, por sua vez, pode ocasionar, também, outras afecções pulmonares como doença pulmonar obstrutiva crônica e enfisema. Portanto, pacientes com câncer de pulmão em geral podem apresentar um comprometimento de base de sua função pulmonar. A radioterapia tridimensional conformada (RT3D), além de permitir um escalonamento de dose com maior segurança, permite uma avaliação adequada dos volumes de tratamento e de tecido normal irradiados. No tratamento de tumores de pulmão, essa característica é especialmente vantajosa, principalmente no que diz respeito à maior preservação dos pulmões, órgão altamente sensível à radiação e que pode já estar parcialmente comprometido nesses casos. De maneira geral, a incidência de tumores localmente avançados (estádios III) é elevada e esse grupo de pacientes é o que tem a principal indicação de radioterapia, tanto no tratamento curativo, quanto paliativo(4–6). Além disso, o tratamento padrão atual é a associação com quimioterapia, o que, apesar de trazer melhores resultados, pode também aumentar a toxicidade(4–6). Por se apresentarem muitas vezes como volumosas massas pulmonares, as vantagens do tratamento tridimensional (3D) sobre o bidimensional (2D) convencional nessas situações podem parecer pouco significativas. Além disso, a grande demanda dos serviços públicos de radioterapia em nosso meio, associada ao maior trabalho e tempo para planejamento que a RT3D requer, pode levar a uma subutilização desta ferramenta nesses casos. Portanto, seria interessante avaliar e quantificar os benefícios que a RT3D pode ter sobre a 2D, em especial na preservação dos tecidos normais. Este estudo tem como objetivo comparar a radioterapia 2D com 3D no tratamento dos tumores de pulmão, quantificando os volumes pulmonares irradiados.
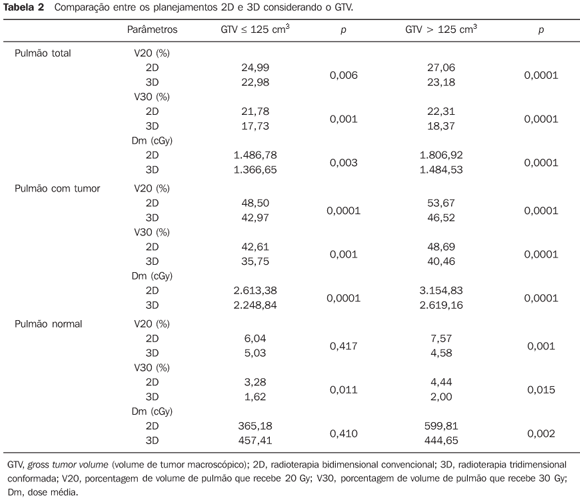
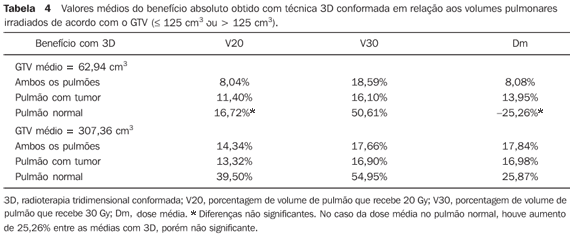
MATERIAIS E MÉTODOS Foram avaliados os planejamentos de 27 pacientes portadores de câncer de pulmão submetidos a RT3D conformada. Os contornos foram realizados em janela de mediastino e de pulmão. As doses prescritas variaram de 45 a 66 Gy (1,8 a 2 Gy/dia). Para uma mesma prescrição, em cada caso, foi simulado também um planejamento 2D convencional, baseado nas imagens da tomografia computadorizada (TC). Os planejamentos foram realizados com base nas recomendações dos relatos números 50 e 62 da ICRU(7,8), considerando como adequada uma cobertura de pelo menos 95% do volume alvo planejado (PTV – planned target volume) por 95% da dose prescrita. Os planejamentos 3D foram individualizados e realizados em duas fases, com redução dos campos ou novo planejamento após 40 ou 45 Gy, ou uma fase somente, dependendo da indicação clínica e da dose recebida pela medula espinhal. Os planejamentos 2D foram executados em duas fases, sendo a primeira fase com dois campos paralelos e opostos, ântero-posterior e póstero-anterior (AP-PA) até 40 ou 45 Gy, e a seguir, complementação da dose com proteção da medula espinhal, em campos paralelos e opostos oblíquos, ou dois a três campos angulados. Quatro pacientes receberam dose total de 45 Gy e foram planejados em uma única fase. As doses nos órgãos de risco — medula espinhal, esôfago, coração e pulmões — foram mantidas abaixo da tolerância, de acordo com as recomendações de Emami et al.(9) e Milano et al.(10). Para comparação dos planejamentos em relação aos pulmões, foram avaliados os seguintes parâmetros: volume tumoral macroscópico (GTV – gross tumor volume), número total de campos, porcentagem do volume de pulmão que recebe 20 Gy (V20), porcentagem do volume de pulmão que recebe 30 Gy (V30) e a dose média (Dm) nos pulmões(11). Esses parâmetros foram calculados por meio dos histogramas dose--volume para ambos os pulmões (pulmão total) e, respectivamente, para o pulmão com tumor e para o pulmão sem tumor ("normal"). Para o delineamento das estruturas e cálculos foi utilizado o sistema de planejamento tridimensional Eclipse (Varian Medical Systems; Palo Alto, EUA). Os dados foram submetidos à análise descritiva e de frequências. As médias dos dados foram comparadas por meio do teste t de Student. Para avaliar a interferência do volume tumoral na qualidade dos planejamentos, os pacientes foram separados em dois grupos de acordo com o GTV: até 125 cm3, ou maior que 125 cm3. Este valor foi escolhido considerando tumores iniciais, os que apresentavam no máximo 5 cm de diâmetro, versus os demais (acima de 5 cm de diâmetro), considerados localmente avançados. O nível de significância foi estabelecido em 5% (p < 0,05).
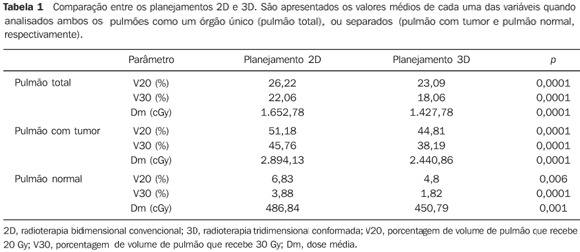
RESULTADOS O volume do GTV variou de 10,5 a 1.290,0 cm3 (média de 189,65 cm3). Agrupando os casos de acordo com o GTV, 13 pacientes apresentavam GTV < 125 cm3 (média de 62,94 cm3) e 14, GTV > 125 cm3 (média de 307,36 cm3) (p = 0,0001). Nos planejamentos 2D foi utilizado, em média, um total de 59,33 campos (mediana de 60, variando de 50 a 74 campos). Na primeira e segunda fases, dois campos por dia, respectivamente. Já nos planejamentos 3D, o número médio do total de campos foi de 75,65, variando de 50 a 112 (mediana de 80), sendo utilizados, em média, 2,6 campos na primeira fase e 2,9 campos na segunda, respectivamente. As Tabelas 1 a 4 apresentam os resultados dos dados relativos às doses nos pulmões.
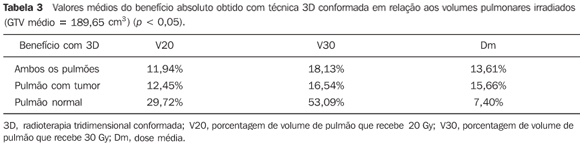
Tanto os volumes irradiados quanto as doses médias foram significantemente menores quando se utilizou RT3D, independentemente do volume do GTV (Tabelas 1 e 2). Com exceção do V20 e da dose média no pulmão normal para tumores iniciais, todos os outros parâmetros avaliados apresentaram um benefício absoluto significante a favor da RT3D. O benefício observado foi ainda maior para tumores mais volumosos quando comparados aos iniciais (Tabelas 3 e 4). As Figuras 1 e 2 mostram os histogramas dose-volume comparativos dos volumes pulmonares estudados, respectivamente, para um tumor considerado pequeno e outro volumoso.
DISCUSSÃO O advento da RT3D conformada, baseada em imagens de TC, permitiu que fossem visualizados e identificados com melhor precisão, tanto o tumor quanto as estruturas normais nos pacientes submetidos à radioterapia. A possibilidade de maiores variações técnicas, como a utilização de diversos campos angulados, campos não coplanares e principalmente a quantificação da dose recebida por determinado volume de órgão ou tecido por meio dos histogramas dose-volume, consagraram o método que hoje já vem sendo amplamente utilizado. Em nosso meio, muitos são os serviços que dispõem dessa tecnologia, inclusive no setor público. Todavia, o planejamento tridimensional demanda mais tempo do radioterapeuta e do físico, devido ao maior detalhamento na delimitação do alvo e estruturas de risco e aumento das possibilidades de planejamentos. Em serviços em que a demanda é elevada, muitas vezes o benefício de um planejamento 3D pode ser questionado, principalmente em pacientes com tumores avançados ou que devem receber apenas tratamento paliativo. Além disso, o real benefício da RT3D em relação à sobrevida para pacientes com câncer de pulmão ainda não está bem estabelecido. A sua principal vantagem é a avaliação e possibilidade de diminuição ou prevenção da potencial toxicidade da radioterapia, de maneira individualizada(12). Por isso, apenas a partir dessa tecnologia é que está sendo possível a realização de inúmeros estudos de escalonamento de dose(13–17), com associação ou não de técnicas mais avançadas como radioterapia guiada por imagens (IGRT)(18), radioterapia com controle do ritmo respiratório (gating, breath-holding)(19), hipofracionamento(20) ou, ainda, associação com métodos diagnósticos funcionais como a tomografia por emissão de pósitrons (PET), que permite identificação mais precisa do volume alvo(21). Neste estudo não tivemos a intenção de discutir as doses de tolerância dos pulmões e sim avaliar e quantificar o benefício da RT3D para um grupo de pacientes com tumores de pulmão tratados na instituição. Apesar de se manterem as mesmas doses de prescrição utilizadas nos planejamentos 2D, a RT3D possibilitou maior preservação dos pulmões em praticamente todas as situações, em especial do pulmão sem tumor. Esse benefício pode ser ainda maior, se considerarmos que o planejamento 2D foi o melhor possível, uma vez que foi realizado no sistema de planejamento 3D, com base nas imagens da TC e não de radiografias simples de simulação. Entretanto, mesmo com diminuição significante dos volumes pulmonares irradiados com RT3D (V20 e V30), o aumento do número de campos pode levar a um aumento dos volumes que recebem doses baixas, principalmente para os tumores menores (Figura 1). A avaliação da dose média, então, é de grande valia nessas situações para se analisar cada caso individualmente. A possibilidade de redução das margens dos campos, por si só, além da confecção de blocos de proteção individualizados, já aumenta a proteção dos tecidos normais com adequada cobertura do alvo no planejamento 3D. Quando se subtrai o PTV do volume pulmonar, os resultados em relação à preservação dos pulmões ficam ainda melhores. Apesar disso, optamos por analisar a pior situação possível, considerando todo o volume "útil" de pulmão. Nas simulações realizadas, as margens de campos foram iguais e optamos por comparar os pacientes em relação ao volume do GTV apenas, mais bem definido que o PTV num planejamento 2D, pois se pode facilmente estimar o GTV numa TC diagnóstica. Com esse tipo de análise, pudemos observar uma redução absoluta dos volumes pulmonares irradiados de aproximadamente 15%, independente do tamanho do tumor (Tabela 3). Em pacientes em que muitas vezes o escalonamento da dose torna-se complicado pela irradiação de grandes volumes de tecido normal, a diminuição da toxicidade é fundamental. Esse fato pode ser particularmente vantajoso para pacientes com comprometimento da função pulmonar e nos quais a quimioterapia pode estar associada. A preservação de outros órgãos de risco (esôfago, medula espinhal e coração) não foi avaliada no presente estudo, uma vez que foi possível manter as doses abaixo dos limites de tolerância nesses órgãos, mesmo nos planejamentos 2D. Além disso, tanto o esôfago quanto a medula espinhal são órgãos cuja dose de tolerância depende muito pouco dos respectivos volumes irradiados e a dose no coração pode variar muito, de acordo com a localização da lesão. Os pulmões, no entanto, objeto deste estudo, apresentam doses de tolerância bem menores que as dos demais órgãos de risco na região(7,8). Finalmente, especificamente para o nosso meio, o número de campos utilizado não invalida a técnica para uso na rede pública de saúde, uma vez que na maioria das vezes fica dentro dos limites estabelecidos pelo Sistema Único de Saúde (máximo de 90 campos)(22) para remuneração do tratamento no Brasil.
CONCLUSÕES A RT3D permitiu a preservação de aproximadamente 15% dos volumes pulmonares irradiados, tanto para tumores iniciais quanto avançados. O benefício foi maior para o pulmão sem tumor, que pode ser mais bem preservado pela adequação da técnica de irradiação. Pela possibilidade de maior preservação dos volumes pulmonares nos níveis observados, concluímos que a RT3D deve ser utilizada nos pacientes com tumores de pulmão, mesmo que volumosos.
REFERÊNCIAS 1. Shibuya K, Mathers CD, Boschi-Pinto C, et al. Correction: Global and regional estimates of cancer mortality and incidence by site: II. results for the global burden of disease 2000. BMC Cancer. 2003;3:20. [ ] 2. Jemal A, Siegel R, Ward E, et al. Cancer statistics, 2008. CA Cancer J Clin. 2008;58:71–96. [ ] 3. Brasil. Ministério da Saúde. Instituto Nacional do Câncer – INCA. Estimativa de incidência e mortalidade por câncer. Rio de Janeiro: INCA; 2008. [acessado em 25 maio 2009]. Disponível em: http://www.inca.gov.br/estimativa/2008 [ ] 4. Bradley J, Govindan R, Komaki R. Lung. In: Perez CA, Brady LW, Halperin EC, et al., editors. Principles and practice of radiation oncology. 4th ed. Philadelphia: Lippincott Williams & Wilkins; 2004. p. 1201–43. [ ] 5. Robinson LA, Ruckdeschel JC, Wagner H Jr, et al. Treatment of non-small cell lung cancer-stage IIIA: ACCP evidence-based clinical practice guidelines (2nd edition). Chest. 2007;132(3 Suppl):243S–65S. [ ] 6. Jett JR, Schild SE, Keith RL, et al. Treatment of non-small cell lung cancer, stage IIIB: ACCP evidence-based clinical practice guidelines (2nd edition). Chest. 2007;132(3 Suppl):266S–76S. [ ] 7. International Commission on Radiation Units and Measurements. Report 50 (ICRU 50). Prescribing, recording, and reporting photon beam therapy. Bethesda: ICRU; 1993. [ ] 8. International Commission on Radiation Units and Measurements. Report 62 (ICRU 62). Prescribing, recording, and reporting photon beam therapy (Supplement to ICRU Report 50). Bethesda: ICRU; 1999. [ ] 9. Emami B, Lyman J, Brown A, et al. Tolerance of normal tissue to therapeutic irradiation. Int J Radiat Oncol Biol Phys. 1991;21:109–22. [ ] 10. Milano MT, Constine LS, Okunieff P. Normal tissue tolerance dose metrics for radiation therapy of major organs. Semin Radiat Oncol. 2007;17:131–40. [ ] 11. Miller KL, Shafman TD, Marks LB. A practical approach to pulmonary risk assessment in the radiotherapy of lung cancer. Semin Radiat Oncol. 2004;14:298–307. [ ] 12. Armstrong J, McGibney C. The impact of three-dimensional radiation on the treatment of non-small cell lung cancer. Radiother Oncol. 2000;56:157–67. [ ] 13. Arriagada R, Komaki R, Cox JD. Radiation dose escalation in non-small cell carcinoma of the lung. Semin Radiat Oncol. 2004;14:287–91. [ ] 14. Bradley J, Graham MV, Winter K, et al. Toxicity and outcome results of RTOG 9311: a phase I-II dose-escalation study using three-dimensional conformal radiotherapy in patients with inoperable non-small-cell lung carcinoma. Int J Radiat Oncol Biol Phys. 2005;61:318–28. [ ] 15. Bradley J. A review of radiation dose escalation trials for non-small cell lung cancer within the Radiation Therapy Oncology Group. Semin Oncol. 2005;32(2 Suppl 3):S111–3. [ ] 16. Socinski MA, Morris DE, Halle JS, et al. Induction and concurrent chemotherapy with high-dose thoracic conformal radiation therapy in unresectable stage IIIA and IIIB non-small-cell lung cancer: a dose-escalation phase I trial. J Clin Oncol. 2004;22:4341–50. [ ] 17. Lee CB, Stinchcombe TE, Rosenman JG, et al. Therapeutic advances in local-regional therapy for stage III non-small-cell lung cancer: evolving role of dose-escalated conformal (3-dimensional) radiation therapy. Clin Lung Cancer. 2006;8:195–202. [ ] 18. Chang JY, Dong L, Liu H, et al. Image-guided radiation therapy for non-small cell lung cancer. J Thorac Oncol. 2008;3:177–86. [ ] 19. Giraud P, Yorke E, Jiang S, et al. Reduction of organ motion effects in IMRT and conformal 3D radiation delivery by using gating and tracking techniques. Cancer Radiother. 2006;10:269–82. [ ] 20. Salazar OM, Sandhu TS, Lattin PB, et al. Once-weekly, high-dose stereotactic body radiotherapy for lung cancer: 6-year analysis of 60 early-stage, 42 locally advanced, and 7 metastatic lung cancers. Int J Radiat Oncol Biol Phys. 2008;72:707–15. [ ] 21. Mac Manus MP, Hicks RJ. Impact of PET on radiation therapy planning in lung cancer. Radiol Clin North Am. 2007;45:627–38, vi. [ ] 22. Ministério da Saúde, INCA, SAS, DAE, CGAC, DRAC, CGSI Coordenação Geral dos Sistemas de Informações. Sistemas de Informações Ambulatoriais do SUS (SIA/SUS). Manual de bases técnicas – oncologia. Brasília: Ministério da Saúde; 2007. [acessado em 25 maio 2009]. Disponível em: http://w3.datasus.gov.br/siasih/arquivos/Manual_Onco_07-11-2007.pdf [ ]
Recebido para publicação em 28/5/2009. Aceito, após revisão, em 17/7/2009.
* Trabalho realizado no Serviço de Radioterapia do Departamento de Radiologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC-FMUSP), São Paulo, SP, Brasil. |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554