Radiologia Brasileira - Publicação Científica Oficial do Colégio Brasileiro de Radiologia
AMB - Associação Médica Brasileira CNA - Comissão Nacional de Acreditação
 Vol. 36 nº 1 - Jan. / Fev. of 2003
Vol. 36 nº 1 - Jan. / Fev. of 2003
|
QUAL É O SEU DIAGNÓSTICO?
|
|
|
|
|
Autho(rs): Márcio Martins Machado, Ana Cláudia Ferreira Rosa, Letícia Martins Azeredo, Nestor de Barros, Luciana Mendes de Oliveira Cerri, Marco Antônio Junqueira Figueiredo, Cézar José Albertotti, Giovanni Guido Cerri |
|
|
VIIProfessor Titular do Departamento de Radiologia da FMUSP
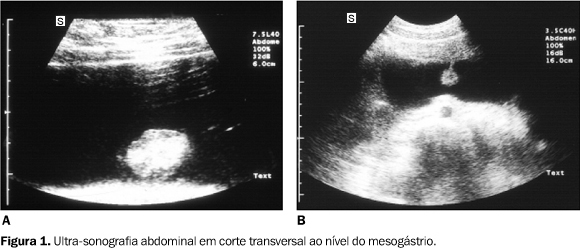
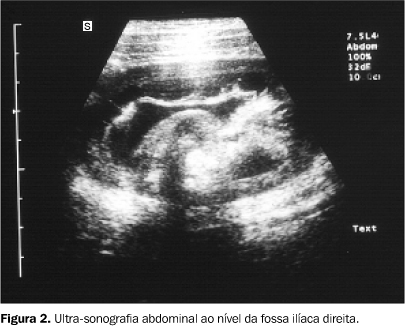
Paciente do sexo feminino, 32 anos de idade, procurou o serviço médico com quadro de dor abdominal difusa e distensão abdominal, acompanhado de parada da eliminação de gases e fezes. Ao exame físico foi observada descompressão brusca dolorosa. Adicionalmente, a paciente apresentava pigmentação melânica nos lábios. Achados de imagem Foi realizado estudo com ultra-sonografia (US) e tomografia computadorizada (CT) helicoidal. A US demonstrou a presença de distensão de alças de intestino delgado repletas de líquido, apresentando imagens polipóides no seu interior (Figura 1). Observou-se também a presença de imagem "em alvo", sugerindo a aparência de "alça dentro de alça", localizada na fossa ilíaca direita (Figura 2), evidenciando-se ainda imagem compatível com pólipo no seu interior (Figuras 1 e 2). Estes achados foram interpretados como sendo sugestivos de invaginação íleo-cólica.
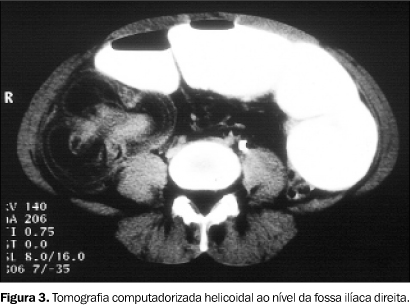
A TC demonstrou lesões polipóides no interior do intestino delgado, que se encontrava com distensão líquida. Também identificou a possível invaginação íleo-cólica, com imagem de pólipo no seu interior (Figura 3).
Foram também realizados exames adicionais de endoscopia digestiva alta e retossigmoidoscopia. A endoscopia digestiva alta não identificou pólipos, ao passo que a retossigmoidoscopia evidenciou a presença de vários pólipos colônicos múltiplos. Alguns pólipos colônicos foram biopsiados, com diagnóstico histopatológico de hamartomas. A paciente foi operada por apresentar abdome agudo obstrutivo com sinais de irritação peritoneal, além da identificação de imagem compatível com pólipo no interior da invaginação íleo-cólica. Durante a cirurgia foi evidenciado que não havia sinais de perfuração da alça intestinal ou de sofrimento vascular na paredes das alças, tendo sido identificada a invaginação íleo-cólica. Desfez-se então a invaginação, tendo sido realizada, adicionalmente, ressecção segmentar do íleo, com retirada do pólipo que servia de tração para a invaginação. O exame histopatológico evidenciou tratar-se de pólipo hamartomatoso, sem sinais de alterações malignas. A paciente evoluiu bem, tendo alta sem complicações.
COMENTÁRIOS A síndrome de Peutz-Jeghers (SPJ) é caracterizada pela presença de pólipos gastrointestinais associados a pigmentação melânica na mucosa oral e faríngea, lábios, palmas das mãos e plantas dos pés. Adicionalmente, pode existir semelhante pigmentação nas áreas genitais e perianais. Esta rara síndrome familiar é herdada de forma autossômica dominante, com penetrância variável. Deve ser notado que a ocorrência de mutação genética pode ocorrer ao acaso (isto é, podemos ter casos originando de novo) em um número significante dos casos(1). Tradicionalmente, considera-se que os pólipos originados na SPJ são hamartomatosos e podem ser encontrados em qualquer parte do trato digestório. Apenas raramente os pólipos são encontrados em outras superfícies mucosas, como aquela do aparelho respiratório e urinário. Em aproximadamente três quartos dos casos os pólipos são encontrados no intestino delgado, seguido em freqüência pelo cólon (um terço dos pacientes) e pelo estômago (um quarto dos pacientes). Tipicamente, os pólipos são encontrados uniformemente distribuídos pelos vários segmentos do trato digestório(1). A pigmentação melânica que ocorre na SPJ está presente em quase todos os casos, sendo encontrada mais comumente nos lábios. A pigmentação melânica na pele pode não se desenvolver até tardiamente após o aparecimento dos pólipos. Adicionalmente, a pigmentação na pele pode ir desaparecendo com o avançar da idade. Portanto, deve-se realizar cuidadosa inspeção da mucosa bucal para que se implemente o diagnóstico clínico da SPJ(1,2). O sintoma clínico mais comum é representado pela dor abdominal em cólica, recorrente, a qual é decorrente de intussuscepções transitórias (e muitas vezes, reversíveis). Casos com hemorragia digestiva alta ou baixa podem se originar dos pólipos presentes em qualquer parte do trato digestório. Casos de anemia crônica também têm sido referidos. Outros pacientes podem se apresentar com sangramento retal, e mesmo extrusão per anus de hamartomas polipóides(1,2). Assunto de grande controvérsia é a possibilidade de transformação maligna dos pólipos na SPJ. Historicamente, são considerados como sendo de natureza hamartomatosa, sendo difícil a documentação irrefutável de transformação maligna. Entretanto, casos com transformação maligna são referidos na literatura(3,4). Adicionalmente, foram descritos casos de câncer de pâncreas, vias bilares, estômago, cólon e reto, intestino delgado, vesícula biliar, mama e pulmão, associados à SPJ. Pelo menos, muitos desses casos podem ser apenas ocorrência ocasional associada à SPJ. No entanto, não se pode, na atualidade, negar a ocorrência de alguns casos de cânceres do estômago, intestino delgado, cólons e reto, com relação estrita com os pólipos na SPJ(1). Ademais, aproximadamente 5% das mulheres com SPJ podem desenvolver tumores ovarianos, sendo que 50% destes são tumores da granulosa, os quais podem ser ativos do ponto de vista hormonal e malignos(5,6). Este fato deve ser considerado no acompanhamento das pacientes com SPJ. Dessa forma, muitos investigadores recomendam o acompanhamento de perto com exames de imagem e endoscopia (e/ou colonoscopia) nos pacientes com a SPJ manifesta(1). A conduta cirúrgica é direcionada para os pólipos que determinam obstrução intestinal, intussuscepção ou sangramento, ficando o procedimento direcionado para este local específico. Habitualmente, apenas procedimentos conservadores são necessários (como polipectomias ou ressecções segmentares). Como os pólipos se encontram distribuídos por todo o trato digestório, qualquer tentativa de ressecções mais alargadas e extensas não lograrão êxito no controle da doença(1). A intussuscepção é uma afecção que mais comumente ocorre entre as idades de seis meses e quatro anos, mas pode ser encontrada em qualquer faixa etária. A intussuscepção no período neonatal é rara, usualmente associada a um ponto de tração como tumor, pólipo ou divertículo de Meckel. De forma semelhante, em crianças maiores e em adultos (de conformidade com o caso apresentado) também está usualmente associada a fatores que agem como tração, da mesma forma que para o período neonatal. Na sua maioria, as intussuscepções são ileocólicas, embora também ocorram formas íleo-ileais e íleo-ileocólicas. Estas últimas duas formas representam menos de 10% dos casos(2). Raramente, poderemos ter intussuscepções cursando com quadros clínicos crônicos(7). Os achados pela radiografia simples de abdome são variados. Em alguns casos, a distribuição gasosa pode apresentar-se normal, sem outras densificações. Assim, em cerca de 50% dos casos a radiografia simples de abdome pode não oferecer dados que auxiliem no diagnóstico dessa entidade(8). Em outros casos, a "cabeça" da invaginação pode ser identificada como uma massa com densidade de partes moles. Entretanto, provavelmente este achado não ocorreria em mais de 50% dos casos(2). No passado, o diagnóstico de intussuscepção era feito quase exclusivamente pelo enema baritado. Os achados neste exame podem ser o de falha de enchimento com contornos lisos ou lobulados e convexa, por vezes assumindo o aspecto de "mola em espiral"(2). Entretanto, nos últimos anos, a US vem assumindo papel de destaque nesse diagnóstico. Alguns autores demonstram sensibilidade de 100% e especificidade de 88% no diagnóstico de intussuscepção(9). A evolução da US com o desenvolvimento de transdutores de alta freqüência permitiu que se obtivesse sucesso no diagnóstico ultra-sonográfico na maioria dos casos de intussuscepção. A imagem ultra-sonográfica típica é representada pelo encontro de imagem "em alvo", representando a aparência de "alça dentro de alça", algumas vezes com a imagem da estrutura que agiu como fator predisponente da invaginação (pólipo, tumores ou divertículo de Meckel) (Figura 2). A TC pode agir como complementar no diagnóstico, identificando a imagem de "alça dentro de alça" e, se presente, o fator causal da invaginação, da mesma forma que referido para a US (Figura 3). De qualquer forma, a TC estaria indicada nos casos de dúvida diagnóstica ou na suspeita de complicações, como necrose e perfuração intestinal. No presente caso, como a paciente apresentava sinais de irritação peritoneal (descompressão brusca abdominal dolorosa), acompanhada de quadro de abdome agudo obstrutivo, com a identificação de pólipos no delgado e cólon e imagem compatível com pólipo no centro da intussuscepção, optou-se pela cirurgia. De qualquer forma, nos casos apropriados e em especial no grupo pediátrico, na ausência de sinais de comprometimento da viabilidade de alças envolvidas (ausência de sinais de irritação peritoneal, ausência de pneumoperitônio, ausência ou mínima (sem "débris") quantidade de líquido adjacente às alças), pode-se tentar a realização da desinvaginação com a realização de enema(2). Na realização desse enema pode-se usar ar ou contraste hidrossolúvel. Adicionalmente, mesmo enema com água monitorado pela ultra-sonografia pode ser útil(10). Swischuk relata que tem utilizado o enema com contraste hidrossolúvel com índice de sucesso de 80% a 90%(2).
REFERÊNCIAS 1. Ellis LM, Bland KI, Copeland EM III. Benign and premalignant lesions of the colon and rectum. In: Moody FG, ed. Surgical treatment of digestive disease. 2nd ed. Chicago, IL: Year Book Med Publ, 1990:771–97. 2. Swischuk LE. Imaging of the newborn, infant, and young child. 4th ed. Baltimore, MD: Lippincott, Williams & Wilkins, 1997:430–9. 3. Linos DA, Dozois RR, Dahlin DC, Bartholomew LG. Does Peutz-Jeghers syndrome predispose to gastrointestinal malignancy? A later look. Arch Surg 1981;116:1182–4. 4. Giardiello FM, Welsh SB, Hamilton SR, et al. Increased risk of cancer in the Peutz-Jeghers syndrome. N Engl J Med 1987;316:1511–4. 5. Chen KT. Female genital tract tumors in Peutz-Jeghers syndrome. Hum Pathol 1986;17:858–61. 6. Scully RE. Sex cord tumor with annular tubules: a distinctive ovarian tumor of the Peutz-Jeghers syndrome. Cancer 1970;25:1107–21. 7. Humphry A, Alton DJ, McKendry JBJ. Atypical ileocolic intussusception diagnosed by barium follow-through. Pediatr Radiol 1982;12:65–6. 8. Smith DS, Bonadio WA, Losek JD, et al. The role of abdominal x-rays in the diagnosis and management of intussusception. Pediatr Emerg Care 1992; 8:325–7. 9. Verschelden P, Filiatrault D, Garel L, et al. Intussusception in children: reliability of US in diagnosis – a prospective study. Radiology 1992;184: 741–4. 10. Riebel TW, Nasir R, Weber K. US-guided hydrostatic reduction of intussusception in children. Radiology 1993;188:513–6.
Endereço para correspondência Trabalho realizado no Departamento de Radiologia do Hospital Sírio Libanês, São Paulo, SP |
|
Av. Paulista, 37 - 7° andar - Conj. 71 - CEP 01311-902 - São Paulo - SP - Brazil - Phone: (11) 3372-4544 - Fax: (11) 3372-4554